Periferik damar hastalığı
Periferik damar hastalığı nedir?
 Periferik damar hastalığı, kalp ve beyin dışındaki tüm kan damarlarının(atardamar) hastalıklarını ifade eder. En sık neden ateroskleroz yani damar sertliğidir. Genelde 50 yaş üzerindeki erkeklerin %5-15 inde şikayete yol açmayan damar hastalığı bulunur. Bu sessiz damar hastalığı sıklıkla kalpte koroner damar hastalığı ve şah damar hastalığına bağlı ciddi sorunlar nedeniyle risk taşır.
Periferik damar hastalığı, kalp ve beyin dışındaki tüm kan damarlarının(atardamar) hastalıklarını ifade eder. En sık neden ateroskleroz yani damar sertliğidir. Genelde 50 yaş üzerindeki erkeklerin %5-15 inde şikayete yol açmayan damar hastalığı bulunur. Bu sessiz damar hastalığı sıklıkla kalpte koroner damar hastalığı ve şah damar hastalığına bağlı ciddi sorunlar nedeniyle risk taşır.
Bacak damar hastalıklarında en yaygın şikayet, yürümek, koşmak, merdiven çıkmakla meydana gelen ve dinlenma ile geçen ağrıdır. Zamanla ağrı istirahatte de oluşur. Sonrasında ise iyileşmeyen yaralar ve kangren görülür.
Ateroskleroz (damar sertliği) nedir ?
 Ateroskleroz, kolesterol kütlelerinin atardamar duvarlarına yapışması ile meydana gelen ilerleyici bir hadisedir. Yapışan bu kolesterol plakları damar duvarlarının sertleşmesine ve damar içerisindeki boşluğun daralmasına neden olur. Ateroskleroz insan vücudunda erken yaşlarda oluşmaya başlar. Eğer hafif düzeyde ise yada damar ciddi oranda daralmamışsa, ateroskleroz hiçbir belirti vermez.
Ateroskleroz, kolesterol kütlelerinin atardamar duvarlarına yapışması ile meydana gelen ilerleyici bir hadisedir. Yapışan bu kolesterol plakları damar duvarlarının sertleşmesine ve damar içerisindeki boşluğun daralmasına neden olur. Ateroskleroz insan vücudunda erken yaşlarda oluşmaya başlar. Eğer hafif düzeyde ise yada damar ciddi oranda daralmamışsa, ateroskleroz hiçbir belirti vermez.
İleri ateroskleroz sonucu daralmış arterler nedeniyle pekçok farklı organda hastalık meydana gelebilir. Örneğin, koroner arterlerin (kalp kaslarını besleyen arterler) ileri aterosklerozu kalp krizine yol açabilir. Şah damarının ve beyin damarlarının ileri aterosklerozu felçlere neden olabilir. Bacak arterlerinin ileri aterosklerozu ise yürürken veya egzersiz ile bacak ağrısına (klodikasyon), yara iyileşmesinde gecikmelere ve bacak ülserlerine (açık yara) neden olabilir.
Ateroskleroz bacak ağrına nasıl sebep olur?:
 1. Egzersiz gibi oksijen ihtiyacının arttığı anlarda dokulara gönderilen kan ve oksijen miktarında hızla artış olması gerekirken, ateroskleroz nedeniyle daralmış olan damarda bu artış olmaz.
1. Egzersiz gibi oksijen ihtiyacının arttığı anlarda dokulara gönderilen kan ve oksijen miktarında hızla artış olması gerekirken, ateroskleroz nedeniyle daralmış olan damarda bu artış olmaz.
2. Bir arterin (atardamar) trombüs veya emboli (kan pıhtıları) nedeniyle tıkanması dokuda ani olarak oksijen azlığı ve beslenme bozukluğuna yol açar.
Kladikasyn nedir?
Bacakların tekli veya çoklu kas gruplarında istirahatle ortaya çıkan ve egzersizle kaybolan uyuşma,ağrı, güçsüzlük,kramp ve sızı olarak tarif edilen bir tablodur.neden olan darlık ilerledikçe bulguların yeri ve karakteri değişebilir.yokuş yukarıçıkma ve inme, hızlı yürümede yürüyüş mesafesi ve süresi kısalır. Kladikasyo aniden başlarsa pıhtı nedeniyle damarın aniden tıkandığı düşünülür. İstirahatle genelde 5- 10 dk da ağrı azalır.
Kollateral nedir?
Bazen, bir arterdeki ciddi tıkanıklığa rağmen, bu arterin beslediği dokuda ağrı meydana gelmez.. Bu durumda ilgili dokuyu ya birden fazla damar beslemektedir yada o dokuyu besleyen bir kollateral dolaşım mevcuttur. Bir arter içerisindeki açıklık daraldığında ilgili alana oksijenlenmiş kanı taşımak üzere kollateral dolaşım gelişebilir.
Dr. Cafer Abbasoğlu Hocası Prof.Dr.Mustafa Öz ile Periferik Damar By-Pass Cerrahisinde Görülmekteler
Kollateral dolaşım ince arterlerden oluşmakta olup genel kanıya göre düzenli egzersiz bu kollaterallerin gelişimini arttırmaktadır. İyi kollateral gelişmiş kişilerde ciddi bir arter tıkanıklığına rağmen bacaklarda yürüme ile meydana gelen ağrı (klodikasyon) görülmeyebilir.
Bu risk faktörleri şunlardır:
- LDL kolesterol (kötü kolesterol) ve trigliserit düzeylerinin kanda yüksek olması
- HDL kolesterol (iyi kolesterol) düzeylerinin kanda düşük olması
- Sigara kullanımı
- Diabetes mellitus (şeker hastalığı)
- Yüksek kan basıncı (hipertansiyon) veya ailede hipertansiyon öyküsü
- Ailede ateroskleroza (damar sertliği) bağlı hastalık öyküsü
- Kronik böbrek yetersizliği
- Aşırı kilo veya obesite
Periferik damar hastalığı nasıl teşhis edilir?
Muayene:
– kollar veya bacaklarda nabızların zayıf alınması yada hiç alınmaması
– kollar ve bacaklar arasında tansiyon farkı
– cilt rengi ve tırnaklarda değişiklikler bulunmaktadır.
görüntüleme testleri
- Doppler Ultrason
- Duplex Ultrason
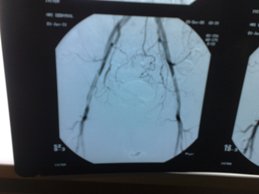
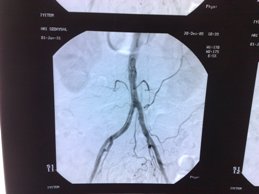
- Klasik anjiografi (Röntgen ışınları olan X-Ray ile)
- BT Anjiografi (Bilgisayarlı tomografi ile)
- MR Anjiografi (Manyetik Rezonans görüntüleme ile)
Periferik damar hastalığında tedavi yöntemleri
 Periferik damar hastalığının tedavisindeki amaçlar şunlardır:
Periferik damar hastalığının tedavisindeki amaçlar şunlardır:
1. Yürüme ile meydana gelen bacak ağrısının ortadan kaldırılması
2. Klodikasyon başlayıncaya kadar olan yürüme mesafesinin arttırılarak egzersiz kapasitesinin arttırılması.
3. Ayaklarda açık yara, gangren veya ayak veya bacağın kesilmesine neden olabilecek olan ciddi damar tıkanıklığının önlenmesi.
Periferik damar hastalığının tedavileri arasında yaşam ve beslenme şeklinin değiştirilmesi, düzenli egzersiz, ilaç tedavisi, anjioplasti (ameliyatsız bazı işlemler) ve cerrahi tedavi yöntemleri bulunmaktadır.
Yaşam ve beslenme şeklinin değiştirilmesi:
- Sigaranın bırakılması, periferik damar hastalığının daha fazla ilerlemesini durdurarak, istirahat ağrısının oluşmasını veya ayak veya bacağın kesilmesi gereksinimini önler.
- Sağlıklı bir diyet, kandaki kolesterol ve diğer yağ düzeylerinin düşürülmesi ve kan basıncının kontrol altında tutulmasına yardımcı olur.
- Şeker hastalığının kontrol altında tutulması.
Düzenli egzersiz:
Uygun egzersiz, hem kasların oksijeni daha etkin olarak kullanabilmesi için yardımcı olmakta hem de kollateral dolaşımın (tıkanıklık ötesine doğru gelişmiş küçük atardamar dallarından oluşan yeni damar ağı) gelişmesini hızlandırmaktadır.
İlaç tedavisi:
Bazı insanlar için yaşam ve beslenme şeklinin değiştirilmesi, periferik damar hastalığının önlenmesi için yeterli olmakta iken diğer bir kısmında ilaç tedavisi veya ameliyat gerektirebilecek kadar ileri hastalık gelişmiş olabilir. Periferik damar hastalığının tedavisinde kullanılan ilaçlar şunlardır:
- Antiplatelet ilaçlar
Bu ilaçlar kanda pıhtılaşmayı sağlayan kan elemanlarının birbirlerine ve damar duvarına yapışarak kan pıhtısı oluşturmasını önlemektedir. Antiplatelet ilaçlar aynı zamanda anjioplasti veya periferik bypass operasyonları sonrasında da damarların yeniden tıkanmasını önlemek için kullanılmaktadır.
- Antikoagülan ilaçlar
Bu ilaçlar kanın pıhtılaşmasını önlemektedir. Antikoagülanlar, kan pıhtısı oluşturma riski çok yüksek olan bazı hastalara verilmektedir.
- Kolesterol düşürücü ilaçlar
Statinlerin aterosklerozu olan hastalarda kalp krizi ve felç gelişim riskini azaltmaya yönelik yardımcı rolleri bulunmaktadır. Periferik damar hastalığı olan bireylerde diyet veya ilaçların yardımı ile kan LDL kolesterol düzeyinin 100 mg/dl’nin altına indirilmesi önerilmektedir.
- Cilostazol etken maddeli ilaçlar
Kollar ve bacaklara kan taşıyan atardamarlarda meydana getirdiği genişleme ile bu organlara daha fazla oksijenlenmiş kan ulaşmasına yardımcı olmaktadır. Yaşam ve beslenme şeklinin değiştirilmesine rağmen periferik damar hastalığı ilerlemeye devam eden hastalara önerilebilir
- Pentoxifylline etken maddeli ilaçlar
Kollar ve bacaklara giden kanın akışkanlığını arttırarak daha iyi kan akımı sağlamaya yardımcı olmaktadır. Bu ilaçların periferik damar hastalığı olan bireylerde yürüme mesafesini arttırdığı gösterilmiştir.
- Hipertansiyonu kontrol eden ilaçlar
Periferik damar hastalığında yüksek tansiyonun kontrol altında tutulması kalp krizi, felçler ve aort disseksiyonu gibi damar duvarının bozulması ile seyreden ölümcül hastalıkların gelişim riskini azaltmaktadır.
- Homosistein düzeyini düşürmeye yardımcı ilaçlar
Artmış homosistein düzeylerinin ateroskleroz (damar sertliği) ile ilişkili olduğu gösterilmiştir. Günlük alınan bir multivitamin (folik asit içeren) homosistein düzeylerini düşürmeye yardımcı olmaktadır.
Anjioplasti:
Anjioplasti genellikle daralmış ve bazen de tamamen tıkanmış arterlerin (atardamar) genişletilmesi veya açılması için kullanılan, cerrahi olmayan bir işlemdir. Bu işlem ile damarlara balon ile genişletme işlemleri yapılabilmekte ve kalıcı stentler konulabilmektedir.
Cerrahi tedavi yöntemleri:
Periferik damar hastalığının tedavisi için uygulanan cerrahi tedavi yöntemleri arasında periferik bypass işlemleri ve endarterektomi bulunmaktadır. bypass cerrahisi, vücudunuzdan alınan bir toplardamar veya sentetik bir damar ile tıkalı alanın öncesinden sonrasına oluşturulan yan bir yol ile kan akışının yeniden temin edilmesini sağlamaktadır. Endarterektomi işleminde ise kol veya bacaklara giden damar içerisinde tıkanıklığa neden olan plak tabakası temizlenmektedir.
Periferik damar hastalıkarına neden olan diğer nedenler:
Vaskülitler:
Vaskülit, damar duvarının inflamasyonu sonucu gelişen, sık görülmeyen ama özellikle bazı tiplerinde erken tanınmaz ve etkin bir şekilde tedavi edilmez ise ölümcül olabilen hastalıklardır. Tek bir organ tutuluşlu, sıklıkla deriye yerleşik ve benign seyirli (lokalize vaskülit) olabileceği gibi, yaygın ve tüm sistemleri tutabilen ve yaşamı tehdit eden formlarda da (sistemik nekrotizan vaskülit) kendisini gösterebilir. Klinik belirtileri çok yönlü ve değişken olup, inflamatuar yanıtın şiddet ve doğasına, ve hedef organ yıkımının derece ve dağılımına bağlıdır. Bu hastalıkların başarılı tedavisi, istenmeyen inflamatuar yanıtın baskılanması ile ilaç toksisitesi ve immun-baskılanma komplikasyonlarından hastayı koruma arasındaki dengeyi sağlayarak gerçekleştirilebilir
Herhangi bir hastalığa bağlı olmayan vaskülitlere “Primer Vaskülitler”, sistemik lupus eritematozus, romatoid artrit gibi başka bir hastalığa bağlı olarak gelişen vaskülitlere “Sekonder Vaskülitler” denir. Burada Chapel Hill Konsensüs Konferansı’nda yapılan sistemik vaskülit sınıflaması kullanılacaktır. Bu sınıflamada tutulan damar boyutuna göre üç büyük grup vardır.
Son zamanlarda düşük enerjili lazer tedavisi kalp damar hastalıklarında özellikler atardamar tıkanıklığı olan hastalarda en son ve en iyi tedavi yöntemidir.
Chapel Hill Konsensüs Konferansına göre Sistemik Vaskülit Sınıflaması
1-primer vaskülitler:
-Büyük Damar Vasküliti
Dev Hücreli (Temporal) Arterit
Takayasu Arteriti
-Orta Büyüklükte Damar Vasküliti
Poliarteritis Nodosa (Klasik PAN)
Kawasaki Hastalığı
-Küçük Damar Vasküliti
Wegener Granülomatozu
Churg-Strauss Sendromu
Mikroskopik Polianjiitis (Poliarteritis)
Henoch-Schönlein Purpurası
Esansiyel Kriyoglobülinemik Vaskülit
Kutanöz Lökositoklastik Vaskülit
-Çeşitli patolojiler:
Behçet sendromu
Buerger hastalığı
Kwasaki hastalığı
2-sekonder vaskülitler:
SLE,romatoid artrit,sjögren sendromu,skleroderma
Antifosfolipid antikor sendromu
Esansiyel mikst kriyoglobulinemi
Malignite ile ilgili vaskülit,aşırı duyarlılık vasküliti,
Ateş, halsizlik, yorgunluk, gece terlemesi, artralji gibi semptom ve bulgular, vaskülitlerin hemen hemen tümünde saptanabilir. Bununla birlikte sistemlerin etkilenmeleri, vaskülitler arasında farklılıklar gösterebilmektedir. Hipertansiyon ise poliarteritis nodosa gibi bazı vaskülitlerde belirgin klinik bulgulardan ve klasifikasyon kriterlerinden biri iken bazılarında daha az oranda gözlenmektedir.
Vaskülitler içerisinde sık olarak gördüklerimiz:
Tromboangiitis obliterans (Buerger hastalığı) en çok kol ve bacaklardaki küçük ve orta çaplı arterleri, venleri ve sinirleri etkileyen nonaterosklerotik segmental enflamatuar bir hastalıktır.
Tromboangiitis obliteranslı bir hasta ilk olarak 1879 yılında Von Winiwarter tarafından tanımlanmıştır. Bundan 29 yıl sonra Leo Buerger ampute edilmiş 11 ekstremitede patolojik bulguların kesin ve ayrıntılı tarifini yapmıştır.
Tromboangiitis obliterans bazı önemli yönleriyle diğer vaskülit formlarından ayrılır.
Patolojik olarak, ileri derecede sellüler ve enflamatuar bir trombus vardır. Damar duvarı nispeten korunmuştur.
Bu hastalarda sedimentasyon, CRP, serolojik test-ler (immüne kompleksler, kompleman, kriyoglobu-lin) ve otoantikorlar (antinükleer antikorlar, roma-toid faktör) normal veya negatifken arteriyel intimada immun reaksiyon varlığı gösterilmiştir. Arter duvarındaki kollajen I ve III e karşı artmış hücresel duyarlılığı, normal ve arteriosklerozisli insanlardan ayırıcı tanıda kullanılabilir. Eichhorn ve arkadaşları Buerger in aktif evresinde 7 hastada, serum anti-endotel antikorlarında artma (ortalama 1857 U, nor-mal 30 kişide 126ü, remisyonda olanlarda 461 U.) göstermişlerdir.
Bu hastaların (klinik olarak) hastalıksız gibi duran ekstremitelerine, “Sodium nitroprusside” gibi endotele bağımlı olmadan vazodilatör etki yapan ajanlar verildiğinde vazorelaksasyon normal olmasına rağmen (endotele bağımlı) etkili “Acetyl-Choline” intra arteriyel verildiğinde; “Pletysmog-raphy” ile ölçülen relaksasyon normale göre düşük olmakta, yapılan arteriografik incelemede, küçük arterlerde multipl tıkanmalar olduğu, özellikle proksimal arterler normal görünürken, brakial arter distalinde, infrapopliteal arterlerde, hastalıklı olanla-rın normallerin arasına serpiştirilmiş gibi olduğu görülebilmektedir. Klinik seyrinde ayak ve bacakta “Flebitis migrans” tablosu tipiktir, patolojilerinde akut fazlarında çok hücreli inflamatuar trombüsler vardır. Kronikleştikçe trombüsler organize olur ve duvarda fibrozis gelişir. Ancak internal elastik lamina pek çoğunda korunmuştur. Bu özellikler arteriosklerozis veya vaskülitislerden ayırmada faydalıdır.
Allen testi yapılması genç tiryakilerde, ellerdeki dolaşımı aydınlatır ve ayaklarda trofik değişikliklerin başlangıcında bile bu test sonucu anormaldir. Teş-his: flebitis migrans olması, ellerde de benzeri tutu-lum, istirahat ağrısı, sigara tiryakiliği, yaşın45 in üzerinde oluşu, gangren veya iskemi belirtileri, oto immün hastalık olmayışı, diabetes mellitus olmayışı, emboli nedeni olmayışı, arteriografik bulgular ve nadiren biyopsi ile yapılabilir.
Hastalığın erken dönemlerinde belirti ve bulguları silik olup, sıklıkla ayakta başlayan parmak yaraları, solukluk ve soğukluk, uyuşukluk, karıncalanma ve yanma tarzında şikayetler görülür.
Hastalık ilerledikçe, yürüme ile artan istirahatle azalan bacak ağrıları yerleşir. Hasta uzun süreli yürüyüşlerde, giderek artan ağrısebebiyle durmak ve dinlenmek zorunda kalır. Sıklıkla caddelerde, bu durma dönemlerinde vitrinlere bakılarak ağrının geçmesi beklendiğinden, klasik tıp kitaplarına bu durum vitrin belirtisi olarak geçmiştir. İleri dönemlerde ağrı sadece hareketle değil, istirahat dönemlerinde bile hissedilmeye başlar.
Yine özellikle soğuk su ve hava ile temasta el ve bacaklarda morarma, ayakta şişme ve gangren ileri dönemlerde görülen bulgulardır.
Hastalığın sigara ile ilgisi kesin olarak gösterilmiş olup, sigarayı bırakmayan hastalar, uzuv kaybına yol açacak sonuçlarla karşı karşıyadır.
Hastalığın teşhisi için Doppler ultrasonografi ile damarlardaki kan akım seviyesi ve daralma gösterilir, damar içine kontras madde verilerek çekilen filmlerle teşhis kesinleştirilir.
Tedavide gangren olmadan sigarayı bırakanlarda, %94 amputasyon gerekmemiş, sigara içenlerde en az %43 amputasyon yapılmış.
Tedavi:
Medikal: Seyri tamamen durduran sigarayı bırakmaktır. Medikal tedavide amaç vazodilatasyon yapmaktır.prostoglandinlerin keşfi arterial hastalıklarda çığır açmıştır.intraarteriyal uygulandığında maximum vazodilatasyon yapar. Ve trombosit agregasyonunu engeller.prostoglandinin iskemik ülser tedavisindeki yeri hala tartışmalıdır.yapılan bir çalışmada ülserli hastaların %31 ini iyileştirmiş, diğerlerinde herhangi bir etki görülmemiş.
En önemli savaş ağrıya karşıdır.bu nedenle 1-2 haftalık epidural anestezi uygulanması ağrıyı azaltacaktır.
Hiperbarik o2tedavisi de hem ağrının azaltılmasında,hem de ülserlerin iyileşmesinde yararlı olabilmektedir.
Cerrahi: Sempatektomi
Arteriyel baypass
Skleroderma
İlk kez 18. yüzyılda tarif edilmiş olan, nadir görülen kronik bir bağ dokusu hastalığıdır. Bağ dokusu eklemlerin etrafında, damarlarda, iç organlarda ve ciltte bulunan, destek sağlayan bir dokudur. Bilinen ilk skleroderma hastasına, 1754 yılında Napoli’de Dr. Carlo Curzio tarafından tanı konulmuştur.30-50yaş arasında kadınlarda daha sık görülmektedir. hastalığın en belirgin özelliğinin fibrozis olduğunu bilinmektdir. Zaten skleroderma kelimesi de Yunanca’da “sert cilt” anlamına gelir ve cildin kollajen birikimi nedeniyle kalınlaşmasını ifade eder. Fakat sklerodermalı hastaların sorunu sadece ciltte sertleşme değildir, vücudun çeşitli organlarına ait rahatsızlıklar da olabilir. Bu nedenle skleroderma hastalığına sistemik (vücudun birçok organını ilgilendirebilen) sklerozis de (sertleşme) denmektedir. Hastalığın tamamen iyileşmesini sağlayan tedavi henüz mümkün olmamakla birlikte, uygun tedavi ve bakım ile sklerodermalı hastaların çoğunda, normale yakın yaşam sürmeleri sağlanabilmektedir.
Sklerodermada mikrovasküler tutulumun yaygın olduğu, makrovasküler tutulumun ise çok nadir olduğu bilinmekteydi.ancak son yapılan çalışmalarda makrovasküler tutulumun da artan oranda görüldüğü saptanmıştır.serebrovasküler, koroner ve periferal arteriyal hastalığın da artan sıklıkta görüldüğü saptanmış..(rheumatology 2008,47(5) 578-583). Sklerodermalı hastalarda lipoprotein a,oksidize LDL, inflamasyon, vazospazm ve endotelyal disfonksiyon diğer hastalara göre daha fazla görülmektedir.
İmmün aktivasyon ve vaskülopati (endotelyal hiperaktivasyon) sonucu fibroblastik aktivasyon ve ESM yapımında artış ve ESM degradasyonunda azalma, skleroderma patogenezinin temel özellikleri olduğu bilinmesine karşın, sklerodermanın patogenezi tam olarak aydınlatılamamıştır.
Vaskülopati ile ilişkili RF ve kapilleroskopik anormallikler sklerodermanın öncül bulgularındandır ve preklinik dönemde bile saptanabilmektedir. Bu durum, vaskülopatinin skleroderma patogenezindeki önemini ortaya koymaktadır. Vaskülopati, endotelyal hasar sonucu, inflamatuar hücrelerin adezyonuna ve migrasyonuna neden olmaktadır ve fibrointimal proliferasyon ve epizodik vazospazmlar ile karakterizedir. Bu proliferasyonun nedeni net olarak bilinmemektedir, ancak dokularda iskemi ile sonuçlanmaktadır.
Sklerodermalı hastaların çoğunda dijital arter stenozu ve oklüzyonu görülmektedir.sıklıkla 2. ve 5. palmar arterlerde, ulnar arter ve süperficial palmar arkta görülmektedir. Sonuç olarak digiltal iskemi,ülser ve amputasyon sklerodermada görülen ve korkulan problemlerdir.
Kardik tutulum sıktır (%30-50). Perikardit, ritm problemleri, myokardit, koroner arter hastalığı şeklinde görülebilir.
Periferik vasküler sistem tutulumunda tedavi: Vasküler sistem tutulumunda tedavideki temel hedefler RF sıklığını azaltmak, iskemik-ülsere lezyonların iyileşmesini hızlandırmak ve progresif tıkayıcı damar hasarını yavaşlatmaktır. RF olan hastaların soğuk, stres ve sigara kullanımından kaçınmaları, ekstremitelerini sıcak tutmaları ve gerekmedikçe vazospastik ilaç kullanmamaları gerekmektedir. RF tedavisinde dihidropiridin grubu kalsiyum kanal blokerleri (KKB), ACE inhibitörleri ve anjiotensin reseptör blokerleri gibi vazodilatatör ilaçların yararlı oldukları kanıtlanmıştır. KKB, bu amaçla en sık kullanılan vazodilatatörlerdir. Ancak, yararları sınırlıdır ve palpitasyon, hipotansiyon gibi yan etkileri bulunmaktadır. ACE inhibitörlerinin etkinliğini araştıran yeterli çalışma bulunmamaktadır. Yukarıdaki tedavi ajanları ile yakınmaların kontrol altına alınamadığı veya kontrendikasyonlar nedeniyle kullanılamadığı durumlarda α-reseptör blokerleri, fosfodiesteraz tip 5 (PDE-5) inhibitörleri, fluoksetin gibi seratonin geri alınım inhibitörleri, topikal nitrogliserin veya intravenöz (iv) prostaglandin analogları kullanılabilmektedir
Yaşam şekli değişikliği önerileri ve vazodilatatör ilaçların kullanımına karşın yakınmaları devam eden hastalarda, sempatektomi diğer bir tedavi seçeneğidir. Şiddetli RF olanlarda, iskemik parmak ülserleri önemli bir sorundur. Dijital ülserler nedeniyle başvuran hastalarda ve klasik tedavi yöntemlerine dirençli RF varlığında, klasik tedavi yaklaşımlarına ek olarak, iv iloprost kullanılabilmektedir.
Günümüzün en iyi alternatif Skleroderma tedavisi; Damar içi düşük enerjili lazer tedavisidir.
Behçet Hastalığı
(BH) ilk kez 1937 yılında Ord. Prof. Dr. Hulusi Behçet tarafından, tekrarlayan oral aft, genital ülser ve hipopyonlu iridosiklit üçlü kompleksi olarak tanımlanmıştır. Geçen zaman içinde, BH’nın her boydan arter ve venleri tutabilen ve özellikle venöz tromboz eğilimiyle seyreden özel bir sistemik vaskülit olduğu anlaşılmıştır. İlk tanımlanan bulgulara ek olarak, deri, lokomotor system, merkezi sinir sistemi, solunum sistemi ve gastrointestinal sistem tutuluşu da olabileceği gösterilmiştir. Etyolojisi ve patogenezi tam olarak bilinmemekle birlikte, yaygın olarak kabul edilen hipotez; hastalığın, genetik olarak duyarlı bireylerde çevresel faktörlerin (sıklıkla enfeksiyöz ajanların) tetiklediği yoğun immun-aracılı inflamatuar yanıt sonucu ortaya çıktığıdır. Hastalığın coğrafi dağılımı, tarihsel “İpek yolu” üzerindeki ülkelerde yoğunlaşmıştır. Hastalığın, HLA-B51 ile ilişkisi, özellikle Türk, Japon ve Akdeniz kökenlilerde belirgindir, ancak, Batı Avrupa’da ilişki zayıftır. Paterji testi için de, HLA-B51 için geçerli olan aynı bölgesel farklılıklar geçerlidir. Klinik bulguların sıklığı ve tipi de, bölgesel, etnik farklılıklar gösterir. Türklerde gastrointestinal tutulum nadir bir bulgu iken, Japonya’da oldukça sıktır.
En sık görülenler yüzeyel tromboflebit ve derin ven trombozudur. Bunları vena kava inferior ve suprahepatik venlerin tutulumu izler. Tromboembolizm pıhtının damar duvarına yapışık olması nedeniyle pek gözükmez. En sık görülen arteriyel tutulum anevrizma olup bunu arteriyel tıkanıklar izler. Pulmoner arter anevrizması en öldürücü komplikasyondur. Genç ve erkek Behçet hastaları damar tutulumuna daha eğilimlidirler. ishal hastalığın en önemli belirtileridir.
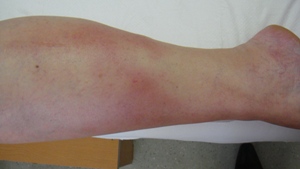 Semptomların tekrarlayıcı olması ve hastalığın zaman zaman alevlenme ve yatışmalar göstermesi tipiktir. BH, özellikle genç erkek hastalarda daha şiddetli seyreden ve yaş ilerledikçe klinik aktivitenin yatışma eğilimi gösterdiği bir hastalıktır. BH’nın tedavisi genelde ampirik olup, inflamasyonu baskılamaya yöneliktir. BH tedavisi klinik bulgulara ve organ tutuluşunun ciddiyetine göre yapılır.
Semptomların tekrarlayıcı olması ve hastalığın zaman zaman alevlenme ve yatışmalar göstermesi tipiktir. BH, özellikle genç erkek hastalarda daha şiddetli seyreden ve yaş ilerledikçe klinik aktivitenin yatışma eğilimi gösterdiği bir hastalıktır. BH’nın tedavisi genelde ampirik olup, inflamasyonu baskılamaya yöneliktir. BH tedavisi klinik bulgulara ve organ tutuluşunun ciddiyetine göre yapılır.
Raynaud (Reyno) Fenomeni soğukta özellikle ellerde sararma, morarma ve kızarma ile karakterize bir lokal arteriel dolaşım bozukluğudur Bu bulgular Raynaud için karakteristiktir ve tanı için başka bir tahlile gerek yoktur, fakat Doppler ile de teyid edilebilirse de pratikte pek kullanılmamaktadır.
Bu bulgular tek başına mevcutsa hastalık Raynaud “Fenomeni” adını alır Başka bir hastalık da eşlik ediyorsa, buna da Raynaud “Sendromu” denir Sendromda özellikle bağ dokusu hastalıkları (romatizmal hastalıklar) (skleroderma, SLE, ara sendrom, dermatomyozit-polimyozit,romatoid artrit) eşlik eder En sık (%90) eşlik eden hastalık skleroderma’dır
Olay sadece fenomen ise korkacak birşey yoktur, tedavisi de yoktur; sadece soğuktan korunmak gerekir Bu hastaların ılıman iklimde yaşaması gerekmektedir Sendrom ise (eşlik eden romatizmal hastalığın) mutlaka tedavisinin yapılması gerekir
 Sendrom olup olmadığını anlamak için de eşlik eden bir romatizmal hastalığın olup olmadığının tahlillerle araştırılması gerekmektedir Bu hastalıkta soğuktan kaçınmalı, stresten mümkün olduğunca uzak durmalıdır, sigara kullanmamalıdır
Sendrom olup olmadığını anlamak için de eşlik eden bir romatizmal hastalığın olup olmadığının tahlillerle araştırılması gerekmektedir Bu hastalıkta soğuktan kaçınmalı, stresten mümkün olduğunca uzak durmalıdır, sigara kullanmamalıdır
Raynaud hastalığı, el ve ayak parmakları, burun ve kulaklardaki damarları etkileyen bir hastalıktır. Sözü edilen bölgelerdeki damarlarda ani daralmayla ortaya çıkan ataklarla seyreder. Tek başına bir hastalık olabileceği gibi, başka hastalıklara da eşlik edebilir, bu durumda “Raynaud sendromu” olarak adlandırılır. Raynoud sendromu en sık bağ doku hastalıkları ile birlikte oluşur. Bu hastalıklar, damar duvarında kalınlaşmaya yol açarak damarların çok çabuk büzülmesine neden olurlar. Atardamar bozuklukları, bazı tansiyon ve migren ilaçları Raynaud sendromuna yol açabilir.
Toplumda görülme sıklığı %5-10 arasındadır ve en çok 15-40 yaş arası kadınlarda ortaya çıkar. Soğuk iklimli yerlerde görülme sıklığı artar. Hastalarda ataklar çoğunlukla soğuğa maruz kalmakla bazen de stresle ortaya çıkar. Genellikle el ve ayak parmakları etkilenir. Ancak bazen burun, dudaklar ve kulaklarda da belirtiler oluşur.
Normalde soğukla karşılaşıldığında, vücut, ısısını koruyabilmek için ısı kaybını azaltmaya çalışır. Bunun için yüzeydeki damarlar büzülür. Raynaud hastalığı olanlarda bu yanıt çok ani ve şiddetlidir. Ve sonuç olarak vücudun uç noktaları olan el ve ayaklara kan akışı ciddi biçimde azalır.
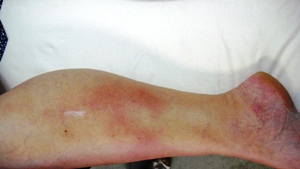 Atak başladığında el ve ayak parmaklarında önce beyazlaşma ardından morarma ve kızarıklık oluşur. Ancak tüm hastalarda bu klasik sıradaki renk değişikliği oluşmayabilir. Beyazlaşma parmaklardaki küçük atardamarların ani kapanmasına morarma damarlar kapandığı için oksijenden zengin kanın dokulara ulaşamamasına bağlıdır. Bu sırada parmaklarda hissizleşme ortaya çıkabilir. Damarlar açılıp kan akışı düzelince renk kırmızıya döner. Atak geçtikten sonra parmaklarda karıncalanma hissi olabilir. Atakların uzunluğu birkaç dakikadan birkaç saate kadar değişebilir. Tekrarlayan ataklarla doku beslenmesi bozulduğu için parmak uçlarında ciltte ülser ve gangrenler oluşabilir.
Atak başladığında el ve ayak parmaklarında önce beyazlaşma ardından morarma ve kızarıklık oluşur. Ancak tüm hastalarda bu klasik sıradaki renk değişikliği oluşmayabilir. Beyazlaşma parmaklardaki küçük atardamarların ani kapanmasına morarma damarlar kapandığı için oksijenden zengin kanın dokulara ulaşamamasına bağlıdır. Bu sırada parmaklarda hissizleşme ortaya çıkabilir. Damarlar açılıp kan akışı düzelince renk kırmızıya döner. Atak geçtikten sonra parmaklarda karıncalanma hissi olabilir. Atakların uzunluğu birkaç dakikadan birkaç saate kadar değişebilir. Tekrarlayan ataklarla doku beslenmesi bozulduğu için parmak uçlarında ciltte ülser ve gangrenler oluşabilir.
Günümüzün en iyi alternatif Skleroderma tedavisi; Damar içi düşük enerjili lazer tedavisidir.
Takayasu arteriti: ilk kez 1908 yılında Japon göz hekimi Takayasu tarafından tanımlanan, aorta ve büyük dallarını tutan etiyolojisi tam olarak bilinmeyen kronik inflamatuar bir hastalıktır. Anatomo-patolojik olarak dört alt gruba ayrılmıştır. Tip 1 aortik arkusu ve dallarını, Tip 2 aortik arkustan uzak olarak torako-abdominal aorta ve dallarını (özellikle renal ve mezenterik arteri); Tip 3 her iki bölgeyi, Tip 4 ise diğer tiplerden herhangi birisine ilave olarak pulmoner arteri tutar.
Takayasu arteritinin klinik seyri, akut-alevli ve kronik dönemde farklılık gösterir. Akut dönemde sistemik belirtiler, kronik dönemde ise sinsi seyredebilen iskemik-destrüktif bulgular ön plandadır. Bu bulgular, %85 oranında stenoz, %2 oranında dilatasyon; %13 olguda ise stenoz ve dilatasyonla birliktedir. Kronik döneme, yaygın inflamatuar reaksiyon bulguları, arkus aorta sendromu, inen aort sendromu, renovaskuler hipertansiyon sendromu, kronik abdominal visseral iskemi, aorta-iliak sendrom, koroner arter sendromu, aort yetersizliği, pulmoner arter sendromu ve aort anevrizmasının eşlik ettiği alt klinik gruplar belirlenmiştir.
Takayasu arteritinin tedavisi, medikal ve cerrahi olarak iki gruba ayrılır medikal tedavide steroid, siklofosfamid ve metotreksat önerilen ilaçlardır. Cerrahi tedavi ise medikal tedaviye cevap vermeyen ve semptomatik renovasküler hipertansiyon, serebral iskemi, aortik veya arteriyel anevrizma, aortik regurjitasyon ve koroner iskemi ile seyreden olgulara uygulanan koroner arter cerrahisi olarak planlanır. Klinik subgruplara göre perkütan translüminal anjioplasti dahil olmak üzere kombine tedavi yaklaşımları da uygulanabilir.
Takayasu arteritinin tedavisi, medikal ve cerrahi olarak iki gruba ayrılır. Medikal tedavide steroid, siklofosfamid ve metotreksat önerilen ilaçlardır. Cerrahi tedavi ise medikal tedaviye cevap vermeyen ve semptomatik renovasküler hipertansiyon, serebral iskemi, aortik veya arteriyel anevrizma, aortik regurjitasyon ve koroner iskemi ile seyreden olgulara uygulanan koroner arter cerrahisi olarak planlanır. Klinik subgruplara göre perkütan translüminal anjioplasti dahil olmak üzere kombine tedavi yaklaşımları da uygulanabilir.
Takayasu arteritinin tedavisi, medikal ve cerrahi olarak iki gruba ayrılır. Medikal tedavide steroid, siklofosfamid ve metotreksat önerilen ilaçlardır. Cerrahi tedavi ise medikal tedaviye cevap vermeyen ve semptomatik renovasküler hipertansiyon, serebral iskemi, aortik veya arteriyel anevrizma, aortik regurjitasyon ve koroner iskemi ile seyreden olgulara uygulanan koroner arter cerrahisi olarak planlanır. Klinik subgruplara göre perkütan translüminal anjioplasti dahil olmak üzere kombine tedavi yaklaşımları da uygulanabilir.Tedavinin amacı atak sıklığını ve şiddetini azaltmak dolayısı ile kalıcı doku hasarını engellemektir. Bazı basit önlemlerle atak sıklığı ve şiddeti azaltılabilir. En önemli nokta soğuktan korunmaktır. Yalnızca el ve ayakların değil tüm vücudun soğuktan korunması gereklidir. Vücut ısısının büyük oranda kafa derisinden de kaybedildiği için eldiven ve çorapların yanı sıra şapka kullanımı da önemlidir.aların sigaradan uzak durması gereklidir. Çünkü nikotin atakları tetikleyebilir. Stres yönetimi ile ilgili profesyonel yardım alınması faydalı olabilir.lsiyum kanal blokerleridir. Damar duvarındaki düz kasların gevşemesini sağlayarak damarları genişletirler. Damarlarda daralmaya yol açan norepinefrin hormonunun aktivitesine zıt yönde etki gösteren alfa blokerler tedavide kullanılan diğer bir ilaç grubudur. Diğer dama genişletici ilaç grupları da tedavide denenebilmektedir. Parmak uçlarında yaraların oluştuğu ciddi hastalarda damarlarda daralmayı sağlayan sempatik sinir aktivitesini engellemeye yönelik cerrahi yöntemler uygulanabilir.(sempatik sinir blokajı ya da sempatektomi) Primer raynaud hastalığı tedaviye daha iyi yanıt verirken Raynaud sendromunun tedavisi daha güçtür.
İskemi, aorta-iliak sendrom, koroner arter sendromu, aort yetersizliği, pulmoner arter sendromu ve aort anevrizmasının eşlik ettiği alt klinik gruplar belirlenmiştir.





